Por Redacción 16 de diciembre de 2025
La maternidad suele retratarse en los medios como un momento de plenitud absoluta, rodeado de ternura y pañales nuevos. Sin embargo, detrás de las portadas de revista, existen realidades médicas crudas que pueden transformar el sueño en una pesadilla en cuestión de horas. Recientemente, la actriz mexicana Martha Higareda abrió su corazón para revelar un episodio traumático que vivió tras el nacimiento de su bebé: un encuentro cercano con la muerte provocado por una condición que muchas mujeres creen exclusiva del embarazo, pero que puede atacar después. Hablamos de la preeclampsia.
El testimonio de Higareda no es solo una anécdota de la farándula; es una advertencia de salud pública. La actriz relató cómo, en medio de la lactancia y el cansancio natural de ser madre primeriza, comenzó a sentir síntomas que no encajaban con la normalidad, llevándola a una situación de emergencia. Este padecimiento es una de las principales causas de mortalidad materna a nivel mundial, y su variante postparto es particularmente peligrosa porque suele pasar desapercibida. A continuación, desglosamos clínicamente qué ocurrió y por qué esta información puede salvar vidas.
1. El caso de Martha: Cuando la «bajada de leche» no es lo que parece
Martha Higareda compartió que, tras dar a luz, experimentó lo que ella creía que eran los efectos normales de la lactancia y el agotamiento. Describió sensaciones de mareo extremo, debilidad y un malestar generalizado que la hizo pensar que se desmayaría. En un principio, tanto ella como su entorno pudieron haber confundido estas señales con la «bajada de leche» o el simple estrés físico del parto.
Sin embargo, su cuerpo estaba gritando una alerta roja. Lo que Martha estaba sufriendo no era cansancio, era una crisis hipertensiva severa derivada de la preeclampsia postparto. El hecho de que una figura pública con acceso a buenos servicios médicos haya estado en riesgo subraya la naturaleza traicionera de esta enfermedad. Si no se detecta a tiempo, la presión arterial elevada puede provocar convulsiones (eclampsia), daño cerebral o fallas orgánicas múltiples. Su historia pone rostro a una estadística fría: el peligro no desaparece cuando el bebé nace.
2. Definición clínica: ¿Qué es exactamente?
Médicamente, la preeclampsia se define como un trastorno grave de la presión arterial que se desarrolla generalmente después de la semana 20 de embarazo. Se caracteriza por hipertensión (presión arterial alta) y signos de daño en otros sistemas de órganos, frecuentemente el hígado y los riñones.
La patología surge por un desarrollo anormal de los vasos sanguíneos en la placenta, lo que provoca una regulación deficiente del flujo sanguíneo. Esto desencadena una reacción en cadena inflamatoria en el cuerpo de la madre. Aunque la «cura» definitiva suele ser el parto, existe una variante menos conocida pero igualmente letal: la preeclampsia postparto, que puede presentarse desde 48 horas hasta seis semanas después del nacimiento del bebé.
3. El peligro oculto del postparto
Existe la creencia errónea de que una vez que se corta el cordón umbilical y se expulsa la placenta, la madre está fuera de peligro. El caso de Martha Higareda desmiente este mito. La fisiología materna tarda semanas en volver a su estado basal, y los cambios vasculares pueden persistir.
La preeclampsia que aparece después del parto es insidiosa porque sus síntomas se camuflan. Una madre reciente tiene dolores de cabeza por falta de sueño, hinchazón por la retención de líquidos del embarazo y dolor abdominal por la involución del útero. Distinguir entre «molestias normales» y una crisis vascular requiere educación y vigilancia extrema. En esta etapa, las mujeres suelen centrar toda su atención en el recién nacido, descuidando su propia salud, lo que retrasa la búsqueda de ayuda médica.
4. Síntomas de alarma que no se deben ignorar
Para evitar desenlaces fatales, es crucial identificar la sintomatología específica. A diferencia de la hipertensión crónica, la preeclampsia ataca de forma agresiva y rápida. Los signos que Martha y muchas otras mujeres han reportado incluyen:
- Dolor de cabeza intenso: Un dolor palpitante que no cede con analgésicos comunes.
- Cambios en la visión: Ver «lucecitas», puntos negros, visión borrosa o sensibilidad extrema a la luz.
- Dolor en la boca del estómago: Específicamente en el lado derecho, debajo de las costillas (zona del hígado), que puede confundirse con acidez estomacal.
- Hinchazón súbita (Edema): Especialmente en la cara y las manos, más allá de la hinchazón normal de piernas.
- Dificultad para respirar: Sensación de ahogo o líquido en los pulmones.
Si una mujer en puerperio presenta cualquiera de estos signos, debe acudir a urgencias inmediatamente, mencionando explícitamente que acaba de dar a luz.
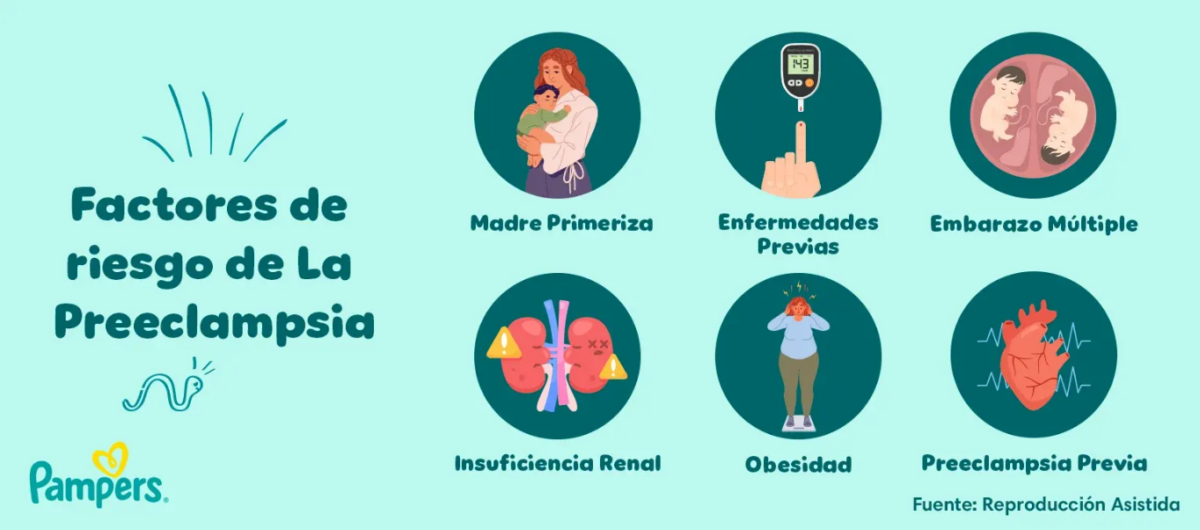
5. Factores de riesgo: ¿Quiénes son más vulnerables?
Aunque la ciencia aún no determina una causa única, existen perfiles de mayor riesgo. En el contexto de Martha Higareda, la edad materna podría haber sido un factor, aunque no determinante. Las mujeres mayores de 35 años tienen un riesgo estadísticamente mayor de desarrollar complicaciones vasculares.
Otros factores que predisponen a sufrir preeclampsia incluyen:
- Ser madre primeriza (nuliparidad).
- Antecedentes personales o familiares de la enfermedad.
- Embarazos múltiples (gemelos o más).
- Hipertensión crónica, diabetes o enfermedades renales previas al embarazo.
- Obesidad (IMC superior a 30).
- Fertilización in vitro.
Es vital notar que incluso mujeres con embarazos «perfectos» y saludables pueden desarrollar la condición de manera súbita en la recta final o en el postparto.
6. Tratamiento y estabilización
El manejo médico de la preeclampsia en el postparto se centra en evitar las convulsiones y controlar la presión arterial para prevenir accidentes cerebrovasculares (derrames). Generalmente, las pacientes son reingresadas al hospital para recibir sulfato de magnesio por vía intravenosa, un medicamento estándar para prevenir la eclampsia (convulsiones).
Además, se administran antihipertensivos potentes para reducir la presión arterial de manera controlada. El monitoreo es constante, revisando la función renal y hepática mediante análisis de sangre y orina. La recuperación puede ser lenta y emocionalmente agotadora, ya que a menudo implica la separación temporal del recién nacido o dificultades para establecer la lactancia debido a la medicación y el estado físico de la madre.
7. La importancia del seguimiento médico (Cuarto Trimestre)
Los obstetras modernos abogan por el concepto del «cuarto trimestre». Las citas de revisión no deben esperar hasta la cuarentena (40 días). La presión arterial debe checarse dentro de las primeras 72 horas tras el alta hospitalaria y nuevamente entre los 7 y 10 días posteriores.
El testimonio de Higareda ha puesto sobre la mesa la necesidad de que las madres tengan un monitor de presión arterial (baumanómetro) en casa. Una lectura simple, que toma menos de un minuto, puede ser la diferencia entre la vida y la muerte. Detectar un pico hipertensivo a tiempo permite actuar antes de que el daño orgánico sea irreversible.
Conclusión: Escuchar al cuerpo
La experiencia de Martha Higareda tuvo un final afortunado gracias a la intervención médica, pero nos deja una lección invaluable. La maternidad no debe ser un acto de sacrificio donde se ignora el dolor propio.
La preeclampsia es una enemiga silenciosa que requiere respeto y atención. Si acabas de ser madre o conoces a alguien que lo sea, comparte esta información. No minimices un dolor de cabeza «raro» ni una hinchazón repentina. En el postparto, escuchar al cuerpo y buscar ayuda no es un acto de debilidad, es el primer acto de amor para poder estar sana y cuidar de tu bebé.








